任何原因引起的免疫抑制可以导致免疫控制的丧失,引起 HBV 的再激活,从而导致一系列的后果,从亚临床的 HBV DNA 增加到黄疸甚至引起暴发性和/或致死性的肝衰。HBV 再激活常见于肿瘤化疗。
《2015 年中国慢性乙型肝炎防治指南》中指出,慢性 HBV 感染者在接受肿瘤化疗(包括新型分子靶向药物治疗)或免疫抑制治疗过程中,约 20%~50% 的患者可出现不同程度的乙型肝炎再激活,亦有文献报道高达 60% 的肿瘤患者在接受化疗时会发生 HBV 再激活,其中以淋巴瘤患者的 HBV 再激活率最高,必须引起高度重视。
1 HBV 再激活的定义
对于 HBV 再激活定义尚未统一。美国肝病学会(AASLD)在 2009 年更新的慢性乙型肝炎指南中将 HBV 再激活定义为「非活动性 HBV 携带者或 HBsAg 阴性/抗-HBc 阳性者再次出现活动性肝脏炎症坏死」。2012 年日本学者建议定义 HBV 再激活为:
1. 对于 HBsAg 阳性患者,将 HBV 再激活定义为 HBV DNA 超过基线水平 10 倍;
2. 乙型肝炎 e 抗原(HBeAg)阴性患者血清 HBeAg 转阳;
3. 对于 HBsAg 阴性患者,HBV 再激活则定义为血清 HBsAg 转阳;
4. 对于基线 HBV DNA 不可测的患者,HBV 再激活的定义为血清 HBV DNA 可测到。
2 可导致 HBV 再激活的抗肿瘤药
目前目前已知可能导致 HBV 再激活的抗肿瘤药物主要有:
1. 类固醇:氢化泼尼松、地塞米松、甲泼尼龙;
2. 蒽环类:多柔比星、表柔比星、柔红霉素;
3. 抗肿瘤代谢剂:阿糖胞苷、氟尿嘧啶、吉西他滨、巯嘌呤、甲氨蝶呤、硫鸟嘌呤 ;
4. 烷化剂:环磷酰胺、苯丁酸氮芥、异环磷酰胺、洛莫司汀;
5. 长春花生物碱:长春新碱、长春碱;
6. 紫杉类:紫杉醇、多烯紫杉醇;
7. 铂类:顺铂、卡铂;
8. 抗生素类:丝裂霉素、博来霉素、放线菌素 D ;
9. 其他细胞毒药物:依托泊苷、甲基苄肼、达卡巴嗪、氟达挖滨;
10. 单克隆抗体:单克隆抗体;
11. 酪氨酸激酶抑制剂:伊马替尼;
12. 免疫调节剂:沙利度胺、干扰素;
13. mTOR 抑制剂:依维莫司。
3 HBV 再激活的预防
我国成人曾感染过 HBV 的比例较高,因此在肿瘤患者接受化疗、免疫抑制剂或免疫调节治疗前,均应常规筛查 HBsAg 和抗 HBc。
HBsAg 阳性的患者必须接受预防性抗病毒治疗,建议选用强效低耐药的核苷/核苷酸类似物进行预防治疗,预防治疗必须贯穿整个免疫抑制的过程,并且在免疫抑制治疗停止后继续维持 6~12 个月,并在抗病毒治疗结束后对患者进行长期的随访和监测以确保没有肝炎的活动。
有 HBV 感染证据的患者,即抗 HBc 阳性,伴或不伴抗-HBs 阳性者,推荐在化疗和免疫抑制治疗中及治疗后进行定期的 HBV 相关指标检测。
NCCN 指南对淋巴瘤合并 HBV 患者明确建议在化疗期间采用 PCR 法每月检测 1 次 HBV DNA,而化疗结束后每 3 个月检测 1 次 HBV DNA。日本专家建议对 HBsAg 阴性/抗-HBc 阳性的淋巴瘤患者每月检测 1 次 HBV DNA ,每月至少检测 1 次 ALT、AST,并监测至化疗结束后至少 1 年。
对于接受化疗或免疫抑制治疗的患者必须遵循美国肝脏病协会(AASLD)和亚太肝脏病协会(APASL)的指南(如下图)。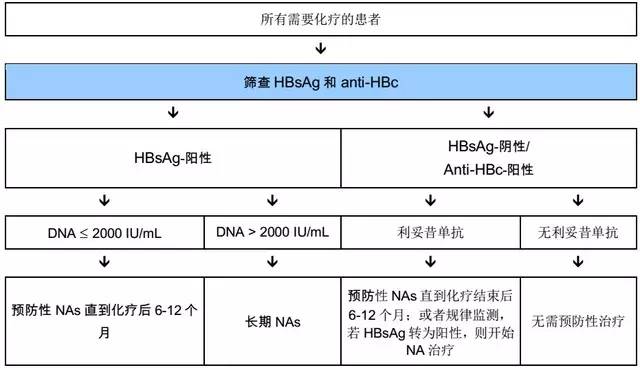
本文发表于 2017年。
参考文献
1. Effectiveness of hepatocellular carcinoma surveillance in patients with cirrhosis.
2. Randomized controlled trial of entecavir prophylaxis for rituximab-associated hepatitis B virus reactivation in patients with lymphoma and resolved hepatitis B.
3. 2015 年版指南《2015 年中国慢性乙型肝炎防治指南》
4. 世界胃肠病组织全球指南-乙型病毒性肝炎
5. 中国淋巴瘤合并 HBV 感染患者管理专家共识(2013)
肿瘤治疗期间乙肝病毒再激活的诊断、预防和治疗
全球3.5~4亿慢性乙肝感染者中,每年有1200万人死于肝衰竭、肝硬化或肝细胞癌1-3。现在,已感染
乙肝病毒的肿瘤患者在接受化疗或者使用免疫抑制剂时,乙肝病毒再激活已成为公认的并发症。美国2006
年肝病指南中指出,对HBSAg阳性恶性肿瘤化疗时,应同时给予抗乙肝病毒治疗。2009年NCCN非霍奇金
淋巴瘤指南中指出,在HBSAg阳性的病人化疗时需给予抗乙肝病毒治疗,近来的研究表明,HBV再激活
引起的死亡可以预防。
一、HBV再激活的定义和诊断
早期报道,HBV再激活的诊断是依据HBsAg和抗-HBs的滴度测定,Wands等8提出免疫抑制治疗
期间二种独立的临床假设:(1)HBsAg阳性患者血清HBsAg滴度增加;(2)HBsAg阴性/抗-HBs阳性患者
显示抗-HBs丢失伴随HBsAg重现(血清回复转换)。随着HBV DNA定量分析的开展,HBV再激活可通
过HBV DNA水平与肝炎和化疗药物应用的时间相关性而追踪9-10。使用细胞毒性药物化疗期间或之后立
即发生的肝炎,或伴随HBV DNA水平增加≥10倍,或绝对值达到9log10拷贝/ml,并排除其他病毒感染,
即可诊断为HBV再激活9-10。因此,除了化疗前后密切监测,HBV DNA分析方法的敏感性也是至关重
要的。早期的分支DNA法测定低限为7.0×l0
5拷贝/ml,而现在的PCR检测下限为300拷贝/ml。早期研
究中,ALT是监测的关键指标。部分患者ALT和病毒DNA同时上升,而其他患者则当ALT升高时HBV
DNA仍未检测到。Yeo等10对化学治疗期间ALT和HBV DNA做连续监测显示HBV DNA较ALT提前
2~3周中位时间,肝炎明显时HBV DNA已经下降至不可检测水平。因此,对ALT和HBV DNA的密切
监测有助于HBV再激活的早期诊断和及时治疗。
二、HBV再激活的临床特点
在少数的患者身上,HBV再激活是无症状的;然而病毒再激活可能产生严重的并发症:化疗延迟、
肝炎,从而降低患者的生存率11-14。在恶性肿瘤中,有一半的肝炎病人会发生HBV再激活(ALT升高)
13,15-22。
HBV再激活伴随HBV DNA的升高、eAg再次出现甚至eAb的消失23。HBV再激活可以发生在化疗的任何时
段,尤其高发于化疗或者免疫抑制剂治疗启动和结束时。据报道,在化疗启动时发生的HBV再激活可以
使化疗延迟长达100天。化疗结束后一年,因乙肝病毒再激活引起的死亡率(主要死因是肝衰竭)从4%至60%
不等12,14,18。Yeo等10在乳腺癌患者的一项研究中发现HBV再激活的患者中71%需要提前终止或中断化学治
疗进度,相比较没有病毒激活的则仅为33% (P=0.019)。Lok等24报道,HBsAg阳性患者化学治疗后可发生
HBV再激活,其中出现黄疸型肝炎、非致死性肝衰竭、死亡的概率分别为22.2%、3.7%、3.7%。肝硬化
患者则更易发生肝脏失代偿。因为大多数HBV再激活的肝癌患者合并肝硬化,这就解释了为什么其临床
预后特别差。因此,在抗肿瘤治疗过程中有肝硬化基础的患者需给予更严密的监测。而肝硬化的诊断通
常可依靠病史、肝脏影像学、血小板减少、低蛋白血症或凝血障碍的临床证据。近来,非侵入性纤维化
试验、纤维化扫描等都有助于增加和完善肝纤维化和肝硬化的评价。
三、HBV再激活的危险因素
乙肝再激活的临床背景(包括临床并发症、细胞毒药物和免疫抑制剂的选择等)是多样的,这样再激活
的风险度也不同。(1)HBV-DNA水平:化疗或免疫抑制剂启动前的HBV DNA水平是再激活最危险因素。
对于HBV-DNA≥20,000IU/ml(HBeAg阳性),HBV-DNA≥2,000IU/ml(HBeAg阴性)的慢性乙肝病人需要按照
慢性乙肝指南进行常规抗病毒治疗,而非预防。Zhong等25对HSCT常规剂量和大剂量的化学治疗患者的研
究显示化学治疗前血清高HBV DNA载量(>3×10
5拷贝/m1)增加了病毒再激活的可能性。(2)肿瘤类型:在
过去10年中,已经发现越来越多的实体瘤患者出现HBV再激活。有报道肝细胞癌患者(在中国南方85%的
肝癌患者有慢性HBV感染)接受全身化疗后,60%发生乙型肝炎26-27。这主要是HBV再激活引起的,病死
率高达30%。在其他癌症患者中,HBV再激活发生率为:25%~40%。有报道,因各种血液与肿瘤疾病进
行造血干细胞移植的患者,HBV再激活率超过50%。这与强化化疗联合或不联合全身放疗以及共存的急
性移植物抗宿主病有关。总而言之,HBV再激活率:肝癌>淋巴瘤>一般实体瘤(比如乳腺癌)。(3)血清学:
e抗原阳性的肿瘤患者HBV再激活的患者比例高于e抗原阴性者。e抗原阳性的肿瘤患者,病毒学复制较为
活跃。(4)药物使用:多种抗肿瘤免疫抑制剂与HBV再激活有关;皮质醇类固醇激素和蒽环类抗生素。HBV
DNA含有一个糖皮质激素反应元件,据报道,此元件能促进HBV复制28。已经证明在体外蒽环类抗生素
能刺激Hep G2来源的2.2.15细胞分泌HBV DNA ,并呈剂量依赖模式。蒽环类抗生素和皮质类固醇常作为血
液和乳腺恶性肿瘤患者治疗和前驱动止吐治疗的一部分。这就解释了为何这些患者中HBV再激活较多见。
利妥昔单抗、糖皮质激素和高骨髓移植的药物对需要骨髓移植和血液肿瘤患者能产生较高的HBV再激活
的风险。(5)患者年龄性别:男性和年轻的患者。(6)前核心-核心启动子乙肝病毒的变异。(7)化疗次数:
kumagai等29报道,接受第2轮与第3轮化疗的患者HBV再激活发生率较高。(8)其他(合并HIV、肝切除或怀
孕等):已证明在体外蒽环类抗生素的肝癌患者有慢性HBV感染e抗原阴性患者乙肝再激活的比例高达
22%。因怀孕或者部分肝切除(无免疫压力)引起的乙肝再激活的比例是24%,尤其在CD4辅助T淋巴细胞缺