作者:中山大学附属肿瘤医院 张梦萍 黄莹 黄河 卢泰祥 林桐榆
病例简介
病史及查体
患者男性,56岁。2011年7月以“发现双颈肿物4个月”就诊我院,双颈肿物为无痛性,逐渐增大、增多,无回吸性涕血、无耳鸣、头痛及面麻,无声嘶、咽痛,无吞咽困难、呼吸困难,无咳嗽、咳痰、咯血等不适。入院前在外院行右颈淋巴结活检,病理见中分化鳞状细胞癌浸润。为明确原发灶,对肿大的甲状腺行左叶穿刺,组织病理符合鳞状细胞癌,建议临床进一步检查,排除转移可能。免疫组化:细胞角蛋白(CK)5/6、p63、甲状腺球蛋白(TG)均为(+),CK(±),CD117个别细胞(+);降钙素(CT)、甲状腺转录因子1(TTF1)、突触素(Syn)、嗜铬素A(CgA)、神经元特异性烯醇化酶(NSE)、CD56、EB病毒编码小RNA(EBER)均为(-)。既往体健,吸烟史30余年,30~40支/天,无嗜酒史,无放射暴露史。查体:体表面积(BSA)1.9m2,东部肿瘤协作组(ECOG)体能评分0分,双颈部和锁骨上区可触及多枚肿大淋巴结,最大直径2.5cm,质硬、固定、轻压痛,左腋窝饱满,甲状腺Ⅱ度肿大,质地中等。
入院后检查
血细胞角蛋白19片段(CYFRA21-1)62.63ng/ml(参考值0.1~3.31ng/ml),糖类抗原(CA)19-9375.1U/ml(参考值0~35U/ml),EB病毒(EBV)DNA拷贝数为0,血清梅毒初筛与确诊(TRUST和TPPA)试验阳性,余无异常。会诊外院活检组织病理示右颈淋巴结中分化鳞癌,甲状腺左叶鳞癌,加做人乳头瘤病毒(HPV)DNA检测为阴性。正电子发射体层摄影(PET-CT)示双颈、纵隔、右肺门及左腋窝多个淋巴结,最大约1.8cm×2.4cm,代谢活跃,标准化摄取(SUV)值17.8;甲状腺双叶代谢活跃,SUV值16.7。超声示甲状腺明显增大,形态饱满,包膜不平,回声减低、不均匀(图1)。电子鼻咽镜示鼻中隔偏曲,鼻咽黏膜光滑,未见肿物。电子喉镜检查未见明显新生物。食管吞钡X线摄影未见明确病变。食道超声内镜示食管、胃、十二指肠黏膜光滑,无溃疡及肿物;纵隔多发淋巴结肿大。
治疗经过
诱导化疗
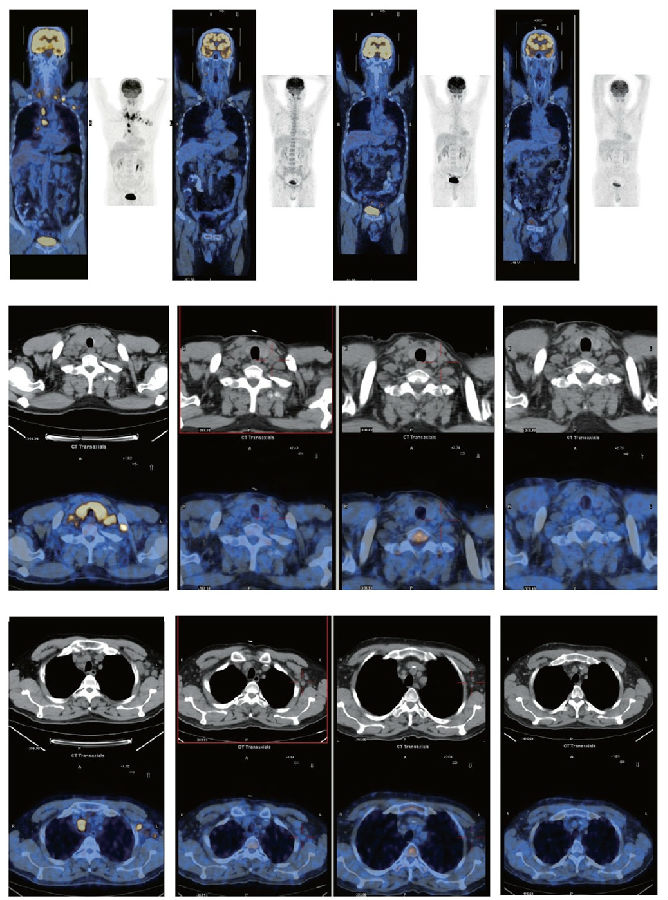
2011年8月6日、8月31日、9月22日、10月14日、11月4日、12月8日予西妥昔单抗(Cet)+多西他赛+顺铂方案每3周1次,共6个疗程(Cet400mg/m2第1天,多西他赛 75mg/m2第2天,顺铂75 mg/m2第2~4天)。疗效评价:2个疗程后复查PET-CT疗效评价部分缓解(PR),4个疗程后复查PET-CT疗效评价很好的PR,6个疗程后复查PET-CT疗效评价不确定的完全缓解(CRu)(图1)。3个疗程后复查CYFRA21-1 1.64ng/ml,CA19-9 14.77U/ml。
放疗
2012年2月27日(就诊7个月后)至4月21日行螺旋断层放疗,甲状腺、全颈淋巴结引流区60Gy/28f,全纵隔、双侧腋窝淋巴结引流区56Gy/28f,同期予顺铂增敏,疗效评价完全缓解(CR)。
维持治疗
2012年5月开始口服卡培他滨1500mg/天及塞来昔布200mg/天第1~14天,每21天1疗程,维持治疗,2012年8月(就诊13个月后)、2013年3月、2013年10月、2014年2月(就诊31个月后)复查PET-CT均未见肿瘤复发,目前患者保持无病生存,继续维持治疗及随访中。
分析讨论
原发灶隐匿转移性癌与原发灶不明转移性癌
原发灶隐匿转移性癌与原发灶不明转移性癌是指治疗前通过各种检查均未能发现原发病灶的转移性恶性肿瘤,小于30%的患者最后能发现原发病灶,而20%~50%的患者甚至在尸检时也无法找到原发灶。
两者的区别在于,原发灶隐匿转移性癌能根据转移癌的病理性质、转移部位及范围大概定位原发灶为某一区域或某一器官,只不过通过治疗前的各项检查始终无法寻找到原发病灶,如隐匿性头颈部鳞癌伴颈淋巴结转移、隐匿性甲状腺乳头状癌伴颈部淋巴结转移;而原发灶不明转移性癌除了通过检查无法发现原发病灶,也难以对原发病灶进行区域性的定位,如锁骨上淋巴结转移性腺癌。
可想而知,相较于原发灶不明转移性癌,对原发灶隐匿转移癌更易采取比较具有针对性的治疗,如局部治疗配合全身治疗,也应该会取得更好的治疗效果。
原发灶隐匿转移性癌诊断前需要完善的检查
该例患者起病表现为颈部无痛性淋巴结增大,无明显伴随临床症状,外院行颈部淋巴结穿刺活检病理诊断淋巴结转移性鳞癌,甲状腺穿刺活检亦为鳞状细胞癌。
此时应予完善头颈鳞癌相关的人乳头瘤病毒(HPV)、EB病毒(EBV)检查,特别是该患者还伴有梅毒感染。检测结果显示,患者血清EBV-DNA拷贝数为0,活检组织EB病毒编码小RNA(EBER)、HPV-DNA检测亦为阴性。
CT或磁共振成像(MRI)为治疗前应完善的常规检查项目,而相关研究显示正电子发射体层摄影(PET-CT)能发现大约5%~43%的CT或MRI检查阴性的原发病灶。
荟萃(Meta)分析显示,PET-CT的敏感性与特异性均在84%左右。因此该患者接受了全身PET-CT检查,结果显示双颈、纵隔、右肺门、左腋窝多个淋巴结及甲状腺代谢活跃。
有学者研究发现,多处内镜检查能发现16%的PET-CT未发现的隐匿性原发肿瘤,故接下来该患者接受了各项内镜检查:电子鼻咽镜、电子喉镜、食道超声内镜检查,结果均未见肿瘤。
结合各项临床、病理、实验室及影像学检查结果,诊断上可作以下两种考虑:①头颈部原发灶隐匿转移性鳞癌;②食管鳞癌伴颈、纵隔、腋窝淋巴结转移、甲状腺转移。
无论是以上任一诊断,均属全身淋巴结转移较广泛的晚期肿瘤,根据指南为不可治愈性疾病,而原发灶则基本上可定位于头颈部或食管。
治疗决策
对于早期(<N2)的颈部淋巴结转移性鳞癌,治疗可考虑颈部淋巴结清扫术或单纯放疗,位于上颈部的转移性癌还建议行扁桃体摘除术。
因该患者颈部淋巴结转移主要位于双下颈及锁骨上而非上颈部,故未行扁桃体摘除术。
而≥N2的患者则推荐同期放化疗,大多数情况下,并不推荐诱导化疗后放疗或同期放化疗。此外,手术还可用于放化疗后残留病灶的挽救性治疗(图2)。
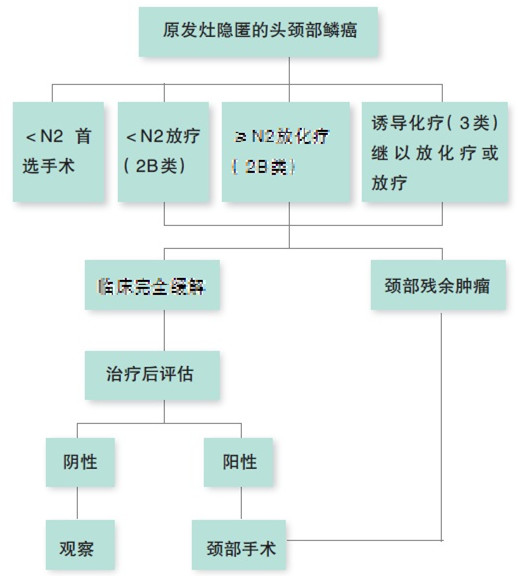
对于局限于腋窝或腹股沟的淋巴结转移性鳞癌,也推荐行腋窝淋巴结或腹股沟淋巴结清扫,后续加或不加化疗。双侧腹股沟淋巴结转移性鳞癌患者也可接受单纯放疗。
该患者病灶累及甲状腺、双颈、纵隔、左腋窝淋巴结,属原发灶隐匿鳞癌广泛转移。由于病灶广泛,并不适合直接行手术治疗或同期放化疗,所以我们考虑能否先行诱导化疗,然后再进行放疗。
诱导化疗方案的选择
美国国立综合癌症网络(NCCN)指南建议,对有伴随症状、东部肿瘤协作组(ECOG)体能评分1~2分的患者,或者无症状、ECOG评分0分的晚期患者可考虑进行化疗。
该患者无明显临床症状,ECOG评分0分,且治疗意愿强烈,同时考虑到该病存在潜在的可治愈性,预设的治疗目的并非姑息性放疗或化疗,而是选择先行诱导化疗。
TAX324多中心临床试验结果显示,在同期放化疗前诱导化疗方案的选择上,相较于传统的顺铂+5-氟尿嘧啶(5-FU)即PF方案,多西他赛 75mg/m2第1天,顺铂 100mg/m2第1天,5-FU 1000mg/m2第1~4天即TPF方案,能明显延长局部晚期头颈鳞癌患者的生存时间。
该试验延长中位随访时间至72个月的研究结果以及去年发表于《临床肿瘤学杂志》的一项Meta分析同样支持以上结论。而发表于《新英格兰医学杂志》的EXTREME及其他临床研究结果显示,对于复发转移性头颈鳞癌,一线使用西妥昔单抗联合化疗较单纯化疗能提高有效率,延长总生存期与无病生存期,且毒性反应可耐受。
因含5-FU的化疗方案胃肠道毒性多见,故我们选择西妥昔单抗联合多西他赛+顺铂(TP)方案作为该患者的诱导治疗。
虽然近几年多项随机临床试验均显示,同期放化疗前行诱导化疗较单纯同期放化疗并无明显生存获益,但该患者转移病灶广泛,我们希望通过西妥昔单抗联合TP方案诱导化疗能获得降期效果,变不可治愈性为潜在可治愈性。
事实上该患者接受2个疗程化疗后PET-CT评估疗效即达到很好的部分缓解(good PR),患者接受化疗3个疗程后肿瘤标志物降至正常范围,表明患者对该方案治疗敏感,继续化疗至6个疗程后疗效评价达到不确定的完全缓解(CRu)。
螺旋断层放疗
患者经过6个疗程诱导化疗后疗效达到CRu,理论上,该病例病理为转移性鳞癌,对化疗敏感则对放疗亦可敏感,且此时治疗的目的为争取长期无病生存,有效减低广泛淋巴结转移病灶局部复发的可能性,故决定行后续巩固性放疗。
该患者肿瘤累及的病灶分布广泛,依靠传统的放疗技术,不可能达到广泛淋巴结转移灶的连续靶区照射及有效减低照射靶区周围敏感器官的照射剂量,从而难以达到根治目的。
因此决定选择当今较调强放射治疗(IMRT)更为先进的肿瘤放射治疗技术――螺旋断层放疗(HelicalTOMO)。
放疗的目标靶区包括甲状腺、全颈淋巴结引流区、全纵隔及双侧腋窝淋巴结引流区,靶区接受类似适形放疗模式的360°聚焦断层照射。
这种技术的优点在于:适形性佳,剂量分布均匀以及可作全身连续靶区照射,使正常组织及器官得到最大限度的保护。
此种放疗系统的图像引导放射治疗功能保证了治疗的精确性,治疗后对肿瘤接受照射剂量的计算及调整也保证了治疗的准确性。
该患者行螺旋断层放疗后,复查PET-CT疗效评价维持完全缓解。
肿瘤完全缓解后的维持治疗
患者经放化疗达到完全缓解后,评估若无残留病灶则按常规后续观察随访即可,而有残留病灶的患者则建议接受挽救性手术治疗。该例患者虽经诱导化疗、巩固放疗后评估已无残留病灶,但原肿瘤浸润范围广泛,复发风险大。为达到长期无病生存的目的,我们受到某些晚期肿瘤如乳腺癌及淋巴瘤维持治疗概念的启发,决定给予患者较低毒性的卡培他滨维持治疗。
相关研究显示了卡培他滨单药维持治疗在转移性乳腺癌、晚期结直肠癌及复发转移性鼻咽癌等晚期肿瘤中的安全性和有效性。卡培他滨在体内转变成5-FU的抗代谢氟脲嘧啶脱氧核苷氨基甲酸酯类药物,作为维持治疗可起到节拍性化疗的作用,即以较高频率、持续低剂量细胞毒药物的治疗方式,减小药物毒性,缩短无药间歇,从而降低传统方法容易引起的肿瘤细胞耐药风险。其作用可形象表述为“水滴石穿”,在毒性反应可耐受的前提下降低肿瘤复发的风险。
该患者2012年5月开始口服卡培他滨维持治疗,2012年8月至2014年2月复查PET-CT均未见肿瘤复发,目前继续维持治疗及随访中,至今保持无病生存2年余。
多学科随访
原发灶隐匿转移癌患者仍有一定比率在治疗后的随访过程中发现原发病灶,故对其后期随诊复查中的多学科合作非常重要。对于该患者的随访,除了肿瘤内科,还应有头颈科医生、胸科医生的合作诊查,以警惕放化疗后出现的头颈部或胸部原发肿瘤病灶。
小结
原发灶隐匿转移性鳞癌患者中位生存期大约6到9个月,该例患者无病生存2年余,可谓治疗成功的案例。我们在遵循循证医学的基础上作出了有益的探索,希望能为临床实践中类似情况提供一定的参考。但原发灶隐匿转移癌本身发病率低,而鳞癌所占比例更少,其他类型的治疗需要临床根据病理类型、转移灶部位及患者基本情况做出个体化治疗决策及更多的探索。