ROS1融合检测涵盖但不限于断点位于ROS1基因31、33、34、35号内含子的ROS1基因融合(CD74-ROS1,SLC34A2-ROS1,EZR-ROS1等),以及G2032R,L2026M,L2155S等突变。
胚系变异是指在人的胚胎发育时便已携带的变异(几乎全部遗传自父母,人体的所有细胞都带有一致的胚系变异),这区别于肿瘤体细胞突变(在肿瘤发生过程中产生,只在肿瘤细胞中带有)。人类的胚系变异有超过3千万种,绝大多数胚系变异并不致病,构成了人与人之间的遗传多样性。
ROS1 基因融合检测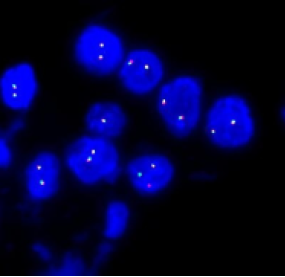
判读标准:
阳性判读标准:ROS1 断裂信号阳性细胞比率≥15%的样本细胞中呈现分开的红色和绿色信号。
阴性判断标准:ROS1 断裂信号阳性细胞比率<15%的样本细胞中呈现分开的红色和绿色信号。
ROS1 基因编码一种受体酪氨酸激酶,当与SLC34A2、CD74 等基因发生融合后,会持续激活ROS1 酪氨酸
激酶区及下游JAK/STAT、PI3K/AKT、RAS/MAPK 等信号通路,进而引起肿瘤的发生。临床研究表明,小分
子酪氨酸激酶抑制剂克唑替尼(Crizotinib)对于ROS1 融合阳性的非小细胞肺癌(NSCLC)患者有显著疗效,
因此检测ROS1 基因的融合状态是筛选克唑替尼适合患者的重要前提。
ROS1基因重排
非小细胞肺癌(NSCLC)中有1%-2%病例出现ROS1基因重排。研究人员还发现,ROS1异常引起的肿瘤可以用克卓替尼(crizotinib)治疗,研究还观察到一名该类患者在使用crizotinib治疗后得到显著缓解。相关研究成果于2012年1月3日在线发表在Journal of Clinical Oncology杂志上。
ROS1编码一种对细胞生长和存活有重要作用的蛋白,通过ROS1染色体重排会促进肿瘤生长。由于目前已有抑制ROS1的药物,并且有显著的临床疗效,因此定义该肺癌亚型具有重要意义。
目前已有一系列基因异常可引发NSCLC,比如约25%的病例有KRAS突变,EGFP占10%-15%,4%左右的病例出现ALK重排。所有的加起来,已知的致癌基因改变已经超过NSCLC的一半。ROS1重排最初是在脑肿瘤中发现的,之前的研究也在一名NSCLC患者和一个NSCLC细胞系中发现有ROS1重排。该研究的目的是为了明确NSCLC中ROS1重排的发生率,并发现ROS1重排肿瘤患者的特征。
研究人员对来自MGH、范德比尔特大学、加州大学欧文分校和复旦大学的总共超过1000例NSCLC样本进行筛查,共在18份样本上发现ROS1重排,总发生率为1.7%。在31份样本中发现ALK重排,未发现ROS1和ALK重排同时发生的情况。ROS1重排的患者往往年纪较轻,无吸烟史,多为腺癌,这些特征和ALK重排患者相似。约1.7%的肺癌患者存在ROS1基因融合变异,且表达ROS1融合蛋白的HCC78肺癌细胞系或转染表达ROS1的293细胞均对已经批准上市的靶向ALK药物crizotinib非常敏感。
在1.5%的肺腺癌中存在有包含ROS1基因的染色体重排.与ALK阳性癌症相似,ROS1阳性癌症患者往往都比较年轻,无吸烟史,并患有腺癌.包含ROS1易位的癌症患者对于crizotinib的反应已经获得确定.
Crizotinib能够抑制ROS1阳性细胞株和ALK阳性细胞株的生长。一名肺癌患者,他对EGFR基因定位药物无效,转诊到麻省总医院癌症中心,全基因检测结果表明他的癌症为ALK阴性,但是存在ROS1重新排列。
致NSCLC生长的基因组序列中,包括KRAS,大约25%的出现突变;表皮生长因子(EGRF)占10%-15%以及ALK重新排列的占4%。众所周知,基因突变造成的肿瘤占NSCLC的一半以上。如同鉴别原发性脑肿瘤一样,ROS1重新排列可以作为鉴别NSCLC患者与NSCLC细胞株的手段。此项研究旨在确定NSCLC中ROS1重新排列的频率,以及解释ROS1重排类肿瘤患者的相关特征。
参加筛查的NSCLC肿瘤治疗患者超过1000例,分别来自马萨诸塞州总医院(MGH)、Vanderbilt大学、加利福尼亚大学和中国的复旦大学。ROS1重排确诊的18例肿瘤,发病率为1.7%;ALK重排确诊的31例,没有两基因共发的病例。ROS1阳性肿瘤患者倾向于青年、无吸烟史,多属于肺腺癌,这些特征类似于ALK阳性患者。
MGH一项早期实验性研究ALK抑制剂用于抑制ROS1阳性细胞的生长,对ALK阳性细胞除外,建议ROS1阳性肿瘤对ALK抑制剂crizotinib敏感。这项研究的作者John Iafrate博士和他的团队研发诊断性实验鉴别ROS1阳性肿瘤。同时这项实验已经用于临床,对EGFR突变的靶向药物不敏感的肺癌患者在MGH做基因测试,肿瘤对ALK阴性的之后证实是隐性的ROS1重排,crizotinib的首次临床实验发表于2010年10月28日新英格兰医学杂志上。
当在4月最近的试验时,患者体质极度虚弱—明显的体重减轻,低氧状态,甚至不能行走,在服用crizotinib之后,患者感觉好转,七周之后的胸部扫描,肿瘤在肺内消失,又进行九个月治疗患者明显好转。
之前MGH的实验已经发现ALK抑制剂能够抑制ALK重排细胞系和ROS1重排细胞系的生长,这提示ROS1重排肿瘤可能会对ALK抑制剂crizotinib敏感。研究人员于对一名EGFP突变靶向治疗药物无效的NSCLC患者进行遗传学检测,结果发现该患者无ALK重排,但随后发现有ROS1重排。该患者随后入组crizotinib临床试验。刚入组试验的时候,该患者身体状况极差,体重显著下降,氧含量非常低,只能勉强走路。经crizotinib治疗数天后,患者自我感觉好了很多。七周后扫描患者胸部,肺部肿瘤已经基本消失。经crizotinib治疗九个月后,患者恢复良好。
在Takeuchi的研究中还提示0.9%的肺癌患者存在ROS1基因融合变异。
参考文献:K. Bergethon, A. T. Shaw, S.-H. Ignatius Ou, et.al. ROS1 Rearrangements Define a Unique Molecular Class of Lung Cancers. Journal of Clinical Oncology, 2012; DOI: 10.1200/JCO.2011.35.6345
NSCLC中ROS1的重排发生率约为 1%,在年轻、不吸烟的腺癌患者多见,与其他驱动基因未有重叠。ROS1、克唑替尼结构图与 ALK 结构域77% 相似,治疗 ALK 有效的药物或可治疗 ROS1。
克 唑 替 尼 用 于 ROS1 阳性 NSCLC 的 Ⅰ 期 临 床 研 究扩展队列(PROFILE 1001)显示,入组 33 例患者,缓解率高达 56%,提示克唑替尼可有效治疗晚期 ROS1 阳性NSCLC 患者。
ROS1重排
ROS1是胰岛素受体家族的一种受体酪氨酸激酶,约在1%的NSCLC患者中检测到ROS1重排,多见于非吸烟或轻度吸烟的肺腺癌患者。2014年新英格兰医学杂志(New England Journal of Medicine,NEJM)报道了50例ROS1重排的NSCLC患者使用克唑替尼取得显著的临床疗效,客观有效率(Objective Response Rate,ORR)为72%,疾病控制率(Disease Control Rate,DCR)为90%,至目前疾病无进展生存期(Progression Free Survival,PFS)为19.2月,1年OS率为85%,最常见毒副反应为视力损害(82%),腹泻(44%),恶心(40%),94%的不良反应为1-2级[7]。虽然是Ⅰ期临床试验的结果,但是克唑替尼对ROS1重排的NSCLC具有强大的抗肿瘤效果,临床患者耐受性良好,进一步确认了ROS1是肺癌治疗的一个新的靶点。
ROS1
c-ROS 原癌基因 1(ROS1)基因是禽类肉瘤病毒 UR2 转化基因 v-ros 的人类同源物,并编码胰岛素受体亚家族的受体酪氨酸激酶(RTK)。 C-ROS 是在肺组织中高度表达的孤儿受体酪氨酸激酶,其正常生理配体是未知的(PMID:18778756;
PMID:22500682)。然而,c-ROS 与间变性淋巴瘤激酶(ALK)进化相关,其信号传导促进 PLCγ,MAPK 和PI3K 信号传导,并可影响细胞增殖和细胞与细胞的相互作用(PMID:22500682; PMID:8999820)。 c-ROS 的 1861 个N-末端密码子构成非常大的细胞外结构域,而 c-ROS 的 C- 末端结构域的 464 个残基构成细胞质结构域( PMID:2352949; PMID:22500682)。 C-ROS 已经被最好地表征为非小细胞肺癌(NSCLC)和胆管癌的致癌基因,其中 c-ROS 的细胞质激酶结构域与其他 N 末端伴侣基因融合(PMID:22500682)。虽然已经显示许多下游信号蛋白与 c-ROS 相互作用,细胞骨架蛋白的磷酸化和 PI3K 通路的活化是 ROS1 基因融合转化能力的主要表现( PMID:8999820; PMID:11094073; PMID:11799110; PMID:12646574; PMID:22500682)。所有报道的 ROS1 基因融合产物都保留 c-ROS 激酶结构域。 ROS1 融合基因具有的“长”和“短”两种版本。对于 FIG-ROS1 融合,这些不同的融合形式是 FIG 基因的的替代部分融合到ROS1 的外显子 36 的结果。对于其他 ROS1 融合体,包含或排除外显子 32 和 33 的 ROS1 的替代剪接位点产生融合转录物的不同版本(PMID:22919003; PMID:22140546)。 ROS1 融合基因的存在与 c-ROS 表达上调相关,可以通过免疫组织化学技术检测(PMID:24186139; PMID:25087901)。ROS1 重排现象常见于年轻、从未吸烟或轻度吸烟的肺癌患者,此外 ROS1 重排通常不与其他致癌驱动基因突变重叠。在肿瘤患者中,原癌基因形式的 ROS1 被看做是激活与恶性肿瘤形成相关的下游信号通路物质。大多数测试的 ROS1 基因融合可以诱导致癌细胞转化和体内肿瘤生长,并且大多数证实对克唑替尼治疗敏感(PMID:22327623; PMID:22919003; PMID:22215748; PMID:22617245; PMID:23418494)。大量的临床研究和实践
经验表明,ROS1 发生重排的肺癌患者使用克唑替尼效果较好。然而,肺癌患者中只有约 0.8%-1.7%的患者会发生 ROS1 基
因重排。NCCN 等权威指南推荐:非小细胞肺癌患者在接受克唑替尼治疗之前检测ROS1 基因重排情况,以确定是否适合使用克唑替尼进行治疗。FDA 批准克唑替尼治疗ROS1 阳性的转移性非小细胞肺癌,此项适应症是基于一项多中心、单臂试临床试验结果获批。试验的主要疗效指标为由独立影像评审委员会(IRR)和研究者根据 RECIST v1.0 评估的客观缓解率
(ORR),其他的测量指标为持续反应时间(DoR)。在这项单臂试验中纳入了 50 名患者,通过 FISH 或 RT-PCR 临床实验检测确定为ROS1 阳性。其中 IRR 评估的 ORR 为 66% (95% CI: 51%, 79%),中位 DoR 为 18 个月。研究者评估的 ORR 为 72% (95% CI: 58%, 84%)。
ROS1基因阳性的东亚肺腺癌患者趋于年轻化
一项最新的研究通过检测东亚 肺腺癌患者的ROS1基因状态,对 ROS1基因阳性患者及其他驱动基因 阳性患者的临床特征及预后进行对比 后得出,ROS1基因阳性的肺腺癌患 者更趋向于年轻化,并且该类患者存 在特异的组织学亚型。(J Thoracic Oncol. 2014, 9:1171)
目前,存在ROS1致癌基因异 常重排的东亚肺腺癌患者的流行病 学、人口学特征及临床转归并不明 确。为此,研究人员探讨存在ROS1 融合基因的肺腺癌患者的临床特征及 预后是否与存在其他驱动基因的患者 有所不同。
研究者应用多元逆转录聚合酶链 式反应,检测肺腺癌患者的ROS1融 合基因,并通过免疫组化方法证实 ROS1 基因的表达,调查 ROS1 融合 基因阳性的患者的人口学数据及临床 转归,并将这些数据与EGFR突变患 者、EML4-ALK 融合基因阳性患者、 KRAS基因突变型患者以及这四种基 因均为阴性的患者相对比。
该研究共纳入492例肺腺癌患 者,其中有 12 例(2.4%)患者 ROS1 融合基因阳性,这些患者的中位年龄 为45岁,明显比ROS1阴性患者年轻 (P<0.001)。在 12 例 ROS1 阳性肿 瘤标本中,腺泡样癌及实性生长方式 的腺癌标本有 7 例(58.3%),为最主 要的两种组织学亚型,并且在CD74- ROS1融合基因阳性的肿瘤标本中所 占比例更高(66.7%)。在可手术的患 者中,ROS1融合基因的状态对于生 存率没有明显影响,但对于Ⅳ期患者, 与 EGFR 突变型患者相比,ROS1 基 因阳性患者的预后较差。
研究者指出,由于ROS1融合基 因的阳性率较低,其预后价值还需要 进一步的研究来证实。