
2015-07-19
作者:杨学宁
血道转移形成包括以下7个步骤:
1. 瘤细胞与原发瘤脱离
(1)瘤细胞表面负电荷增加(Ca++↓)。
(2)瘤细胞同质粘附力下降:瘤细胞表达的表面粘附蛋白(如E-钙粘素)下调。
(3)瘤细胞异质粘附力增加
整合素:能与Ⅰ、Ⅳ型胶原、LM、FN、纤维蛋白原等结合,促进肿瘤的浸润转移。
CD44:是一种跨膜的透明质酸受体,与细胞外基质中的配体结合,导致细胞形态和游走性改变,从而促进肿瘤细胞的浸润和转移。
选择素:参与肿瘤细胞与内皮细胞之间的粘附。选择素在肿瘤转移的器官亲和性中发挥重要作用
2. 局部浸润细胞外基质
瘤细胞迁移能力(胞浆突起钻入基质和杠杆作用)
化学趋化作用
基质溶解酶的酶解
肿瘤细胞的增殖
3. 穿透血管壁
4. 在循环中存活
瘤细胞侵入血管、增殖、脱落成为瘤栓子。
机体抗体和自然杀伤细胞对瘤细胞的杀伤。
瘤细胞抗挤压能力与细胞表面唾液酸含量有负相关(与细胞周期有关)。因此成团比单个瘤细胞转移成功率高。
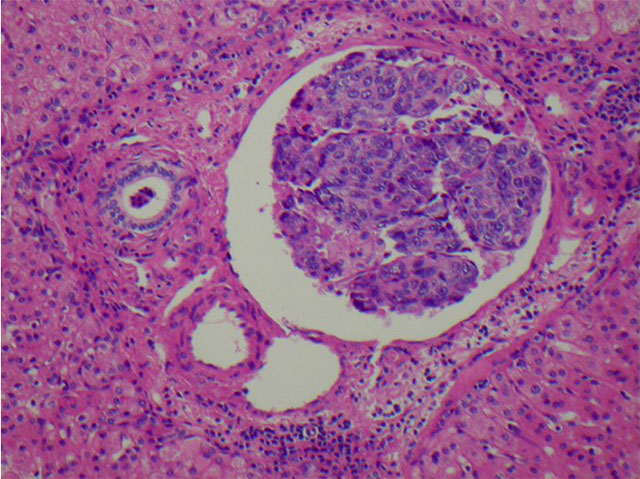
图1. 门脉中的肝癌癌栓
5. 与血管内皮粘附及瘤细胞血栓形成
瘤细胞表面有纤连蛋白(FN)受体,与FN形成的桥接作用。
瘤细胞血栓形成,造成微循环缺氧,血管内膜受损。癌细胞分泌的癌凝固因子也参与这一过程。
但机体抗凝机制(如分泌纤溶酶原激活物)使癌栓形成受阻。
6. 基底膜浸润及局部转移灶形成
瘤细胞与内皮细胞相互作用,粘附、溶解和
穿破基底膜,形成微转移灶。
7. 转移瘤形成
微转移灶血供获得─肿瘤血管形成因子
肿瘤间质形成─瘤细胞分泌结缔组织活性肽和合成胶原的脯氨酰羟化酶。
甲状旁腺素、前列腺素、破骨细胞激活因子 以及局部组织损伤等因素均有利于转移瘤形成。
经上述各步骤,已有99.9%的瘤细胞死亡,仅0.1%存活,因而血液中有瘤细胞不一定有转移。
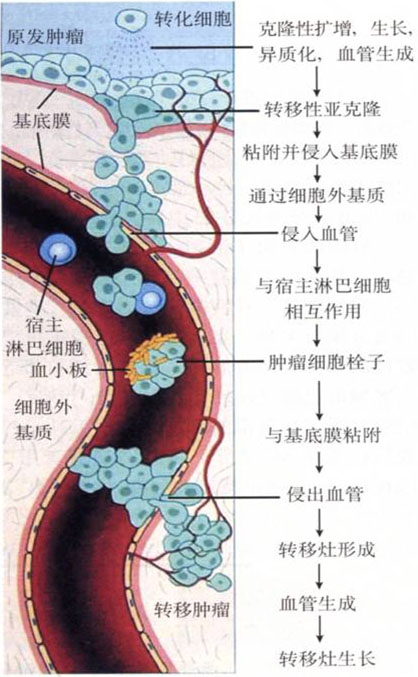
图2. 恶性肿瘤浸润和血行转移机制
推荐阅读
文章评论
注册或登后即可发表评论
登录/注册
全部评论(0)