
2019-05-01
【题目】
[KEYNOTE-042]帕博利珠单抗VS 含铂化疗一线治疗PD-L1阳性表达率≥1%的局部晚期/转移性非小细胞肺癌。
【背景】
2/3期临床试验Keynote 010奠定了帕博利珠单抗在无驱动基因非小细胞肺癌作为二线治疗的地位。
小型3期临床试验Keynote 024进一步证实在PD-L1表达大于50%的无驱动基因非小细胞肺癌中,一线使用帕博利珠单抗后总生存达30个月,显著优于化疗的14.2个月,并且具有更好的安全性。基于这项研究,FDA批准帕博利珠单抗在PD-L1 TPS≥50%的晚期NSCLC患者中用于一线治疗,目前大约有1/3的患者符合该条件。
对于PD-L1表达低于50%的无驱动基因患者,帕博利珠单抗是否可作为一线治疗策略未知。
全球性、开放的3期临床试验Keynote 042进一步在PD-L1表达大于1%的非小细胞肺癌患者中,对比帕博利珠单抗和化疗作为一线治疗的疗效,以期扩大帕博利珠单抗的获益人群。
【方案】
32个国家、213个医学中心参与了Keynote 042临床试验,大型,随机Ⅲ期临床试验。
PD-L1表达的要求是至少1%。患者包括鳞癌和非鳞癌,不包含可接受靶向治疗(EGFR,ALK抑制剂)的驱动基因阳性患者。
主要研究终点是总生存(overall survival, OS)。
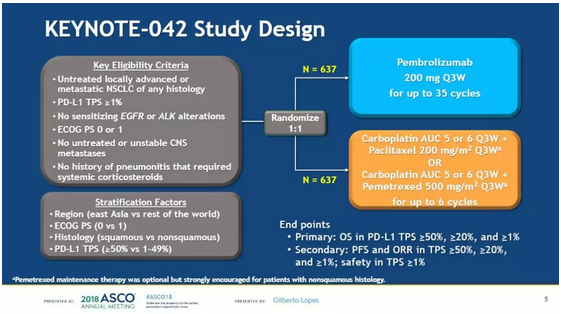
【资料和方法】
研究最终总共纳入1274名肺癌患者:帕博利珠单抗组:637名;化疗组(紫杉醇+卡铂,或培美曲塞+卡铂):637名;根据PD-L1 TPS进行分组:PD-L1>=50%(帕博利珠单抗组:299名;化疗组:300名);PD-L1>=20%(帕博利珠单抗组:413名;化疗组:405名)。
【结果】
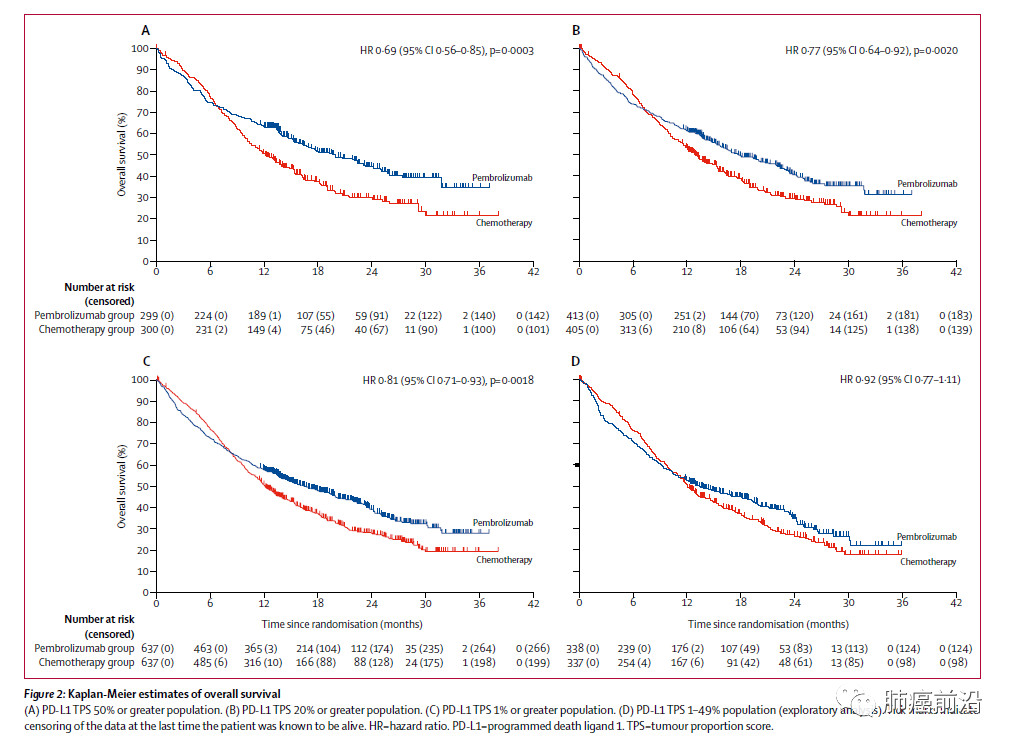
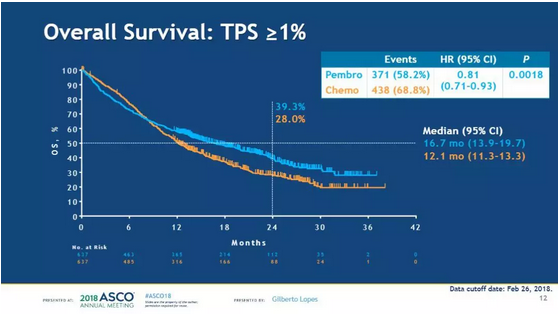
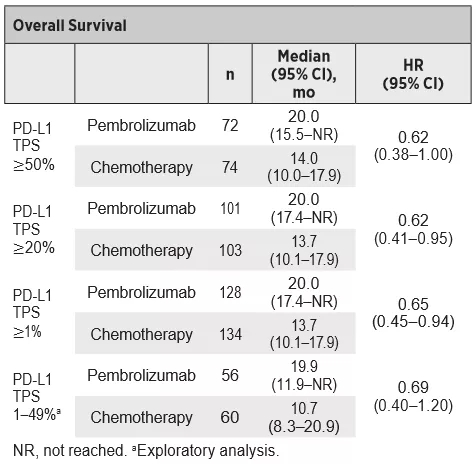
在PD-L1 TPS大于等于50%、20%及1%的人群中,帕博利珠单抗对比化疗分别降低死亡风险达31%(HR 0.69;95% CI 0.56 - 0.85,p=0.0003)、23%(HR 0.77;95% CI 0.64 - 0.92,p=0.0020)、19%(HR 0.81,95% CI 0.71 - 0.93,p=0.0018),中位OS方面,帕博利珠单抗分别达到20月、17.7月、16.7月,显著优于化疗组的12.2月、13月及12.1月。
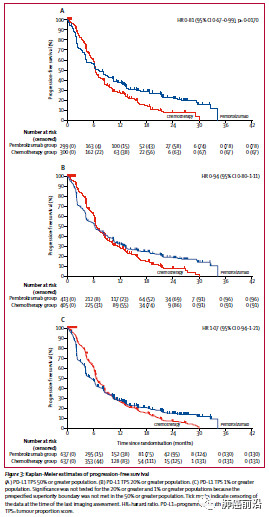
无疾病进展生存期(progressionfree survival,PFS)方面,在PD-L1表达大于50%的人群,帕博利珠单抗降低疾病进展风险达19%(HR 0.81;95%CI 0.67 -0.99;p=0.0170),在PD-L1表达大于20%及1%的人群中PFS数据则尚未报道。
研究人员根据肿瘤PD-L1的表达分数,即PD-L1 TPS≥50%(599名患者),PD-L1 TPS≥20%(818名患者),PD-L1 TPS≥1%(1274名患者)三种情况,分别对患者的总缓解率(ORR)进行了分析。总体来看,帕博利珠单抗治疗组患者的ORR均高于化疗组,且随着PD-L1 TPS的表达率增加,患者的ORR将进一步提高。在PD-L1 TPS≥1%的患者中,帕博利珠单抗治疗组显著延长患者持续缓解时间(20.2个月 vs. 8.3个月)。
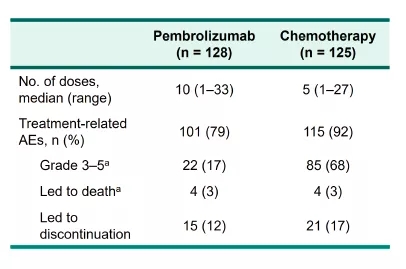
安全性方面,3级及以上的不良反应发生率在帕博利珠单抗组及化疗组分别为18%及41%,和不良反应相关的死亡发生率则在两组间相差无几,均为2%。
在治疗相关不良反应中,帕博利珠单抗最常见的不良反应为甲状腺功能减退(10.8%)、疲劳(7.9%)、食欲下降(6.3%)、贫血(5.5%)和恶心(4.9%)。
而化疗引起的不良反应发生率则相对较高,主要为贫血(37.2%)、恶心(29.9%)、脱发(22.1%)、食欲下降(17.7%)、疲劳(16.6%)、呕吐(15.8%)以及嗜中性白血球减少症(14.3%)等。
2019 WCLC公布KEYNOTE-042中国结果:
分析了262名,且PD-L1表达阳性(≥1%)的、EGFR/ALK阴性的、未经治疗的晚期非小细胞肺癌中国患者。
中位生存时间(OS): 13.7月(化疗)vs 20.0月(K药组),死亡风险降低35%。无论是PD-L1≥1%、PD-L1≥20%、还是PD-L1≥50%,都有相近的结果。
不良反应:3~5级不良反应率,化疗组为68%,而K药组仅为17%。
【结论】
在无驱动基因的非小细胞肺癌中,帕博利珠单抗的适用人群应从既往的PD-L1表达大于50%扩充到PD-L1表达大于1%,在PD-L1低表达的无驱动基因人群,帕博利珠单抗作为标准一线治疗依然可行。
【评论】
Keynote 042于2019-04-04在Lancet主刊在线发表的同时,一项针对本研究的述评亦发布,该述评一方面肯定了Keynote 042的重要价值:在一项一线对比nivolumab及化疗的3期临床试验失败的情况下,Keynote 042在Keynote 024基础上企图扩大帕博利珠单抗获益人群的探索着实是一场冒险,然而结果依然是可喜的,无论是在PD-L1表达50%、20%还是1%以上,帕博利珠单抗均能显著延长总生存,进一步奠定帕博利珠单抗在PD-L1低表达、无驱动基因人群中作为一线治疗的地位。另一方面,该述评亦指出Keynote 042给我们的启示:其一Keynote042研究中近乎一半的人群PD-L1表达高于50%,且结果提示PD-L1表达越高,总生存越长,说明总体获益人群依然偏向于PD-L1高表达;其二,目前的数据看到PD-L1 TPS1-49%的生存分析中曲线有交叉,提示PD-L1 TPS1-49%的人群中可能还需探索其它肿瘤标记物,进一步筛选出可取得长期生存获益的人群;在PD-L1 TPS>=50%的PFS分析亦看到曲线交叉,提示探索免疫位点抑制剂联合化疗的可能,以抑制免疫治疗初期肿瘤的加速进展;其三,本研究排除EGFR/ALK阳性的患者,其他的驱动基因或许也应该做检测,以更好地筛选出免疫治疗获益人群。
广东省肺癌研究所吴一龙教授在《柳叶刀》杂志评价:KEYNOTE-042研究确定了帕博利珠单抗单药在PD-L1阳性患者的价值——TPS≥50%,单药大大优于化疗;PD-L1 TPS在1%~49%的,可以和化疗平起平坐,这就是改变临床实践的研究。
【存在的问题】
研究者PFS延长不是很明显。开始的分析中未能显示出差异,只在本次发表论文时看到PD-L1表达≥50%者有阳性数据。
不过,在评估持续缓解时间方面,帕姆单抗治疗表现出了很大的优势,相比化疗显著延长了患者的持续缓解时间。
【相似的研究】
待查询。
【参考文献】
● 肺癌前沿. Lancet 主刊4月4日:Keynote 042-探索一线pembrolizumab获益人群能否扩充至PD-L1表达大于1%.
● Tony S KMok, Yi-Long Wu, Iveta Kudaba, et al. Pembrolizumab versus chemotherapy for previously untreated, PD-L1-expressing, locally advanced or metastatic Non-small-cell lung cancer (KEYNOTE-042): a randomized, open-label, controlled, phase 3 trial. The Lancet. Published Online April 4, 2019.4.
● Comment: Egbert Smit, Adrianus J de Langen. Pembrolizumab for all PD-L1-positive NSCLC. TheLancet. Published Online April 4, 2019.4.
推荐阅读
文章评论
注册或登后即可发表评论
登录/注册
全部评论(1)
宁静致远
2019-09-20 00:38顶0